Fibromialgia: un’analisi psicologica del disturbo

 Fibromialgia: un’analisi psicologica del disturbo
Fibromialgia: un’analisi psicologica del disturbo
A cura della Dott.ssa Federica Bonazzi e del Dott. Gianfranco Marchesi
La comprensione e la valutazione dell’esperienza algica non possono fermarsi alle sole caratteristiche sensoriali, ma devono prendere in considerazione le complesse interazioni che sussistono tra la componente fisica del dolore, le modificazioni affettivo – emotive e tutti i fattori sociali e ambientali che risultano in grado di influire sul mantenimento del disturbo (Miscali et al., 2014).
La seguente analisi si pone l’obiettivo di osservare le variabili psicologiche implicate nella fibromialgia.
Quando il dolore assume una centralità pressoché assoluta nella storia di malattia, la caratterizza e la qualifica e come tale interferisce costantemente con la vita quotidiana del paziente; quando il dolore è cronico diviene la malattia stessa e tutte le attività quotidiane, le relazioni interpersonali, le emozioni, vengono profondamente sconvolte dalla convivenza con il dolore (Loser, 2000). Alla luce del modello biopsicosociale, la comprensione e la valutazione dell’esperienza algica non possono e non devono fermarsi alle sole caratteristiche sensoriali, ma devono prendere in considerazione le complesse interazioni che sussistono tra la componente fisica del dolore, il significato attribuito ad esso dal soggetto, le modificazioni affettivo – emotive, i comportamenti messi in atto dal paziente per comunicare la propria sofferenza e tutti i fattori sociali e ambientali che risultano in grado di influire sul mantenimento del disturbo (Miscali et al., 2014).
La fibromialgia (FM) è una sindrome caratterizzata da dolore muscolo scheletrico cronico diffuso, associato frequentemente ad un ampio spettro di manifestazioni cliniche e comorbidità, quali alterazioni del tono dell’umore, affaticabilità, rigidità muscolare, cefalea, disturbi del sonno, e perdita di memoria (Marangell et al., 2011; Mease et al., 2010 ; Theadom et al., 2008).
Il termine fibromialgia significa dolore nei muscoli e nelle strutture connettivali fibrose (i legamenti e i tendini). Questa condizione viene definita “sindrome” poiché esistono segni e sintomi clinici che sono contemporaneamente presenti. La fibromialgia spesso confonde poiché alcuni dei suoi sintomi possono essere riscontrati in altre condizioni cliniche (Associazione Italiana Sindrome Fibromialgica, 2015).
 Essa colpisce prevalentemente il sesso femminile (rapporto femmine/maschi 4-8/1) ed ha una prevalenza complessiva nella popolazione generale compresa tra 1 e 6% (Marsico A, Cimmino AM, 2010). Il mancato riscontro di segni di flogosi e di degenerazione a livello dei tessuti dolenti e dolorabili ha messo in discussione la classificazione di questa malattia tra le malattie reumatiche. L’elevata comorbidità con disturbi d’ansia e dell’umore ed alcune modificazioni neuro-endocrine hanno fatto ipotizzare che essa potesse essere annoverata tra i disturbi dello spettro affettivo (Martellotti, 2011).
Essa colpisce prevalentemente il sesso femminile (rapporto femmine/maschi 4-8/1) ed ha una prevalenza complessiva nella popolazione generale compresa tra 1 e 6% (Marsico A, Cimmino AM, 2010). Il mancato riscontro di segni di flogosi e di degenerazione a livello dei tessuti dolenti e dolorabili ha messo in discussione la classificazione di questa malattia tra le malattie reumatiche. L’elevata comorbidità con disturbi d’ansia e dell’umore ed alcune modificazioni neuro-endocrine hanno fatto ipotizzare che essa potesse essere annoverata tra i disturbi dello spettro affettivo (Martellotti, 2011).
Normalmente, le indagini di laboratorio risultano nella norma, in particolare è possibile che non sia stata accertata alcuna alterazione, come invece accade per i classici reumatismi e la poliartrite cronica (Baur, 2004).
Il modello patogenetico più riconosciuto per la sindrome fibromialgica è quello biopsicosociale (Engel, 1977), secondo il quale l’esperienza del dolore fibromialgico è da spiegarsi come il risultato dell’interazione di molteplici variabili (biologiche, ambientali, sociali culturali, razziali cognitive e comportamentali) (Cazzola, 2009). Partendo da questo modello, nell’ultimo decennio vari studi si sono focalizzati sull’analisi dei fattori psicologici coinvolti nell’insorgenza e nell’evoluzione della patologia (Cazzola, 2011).
Nel 1990 i reumatologi americani (America College of Reumathology – ACR) pubblicarono il multi-center-criteria-study in cui venivano determinati i criteri d’indagine nonché quelli clinici. I pazienti dovevano accusare dolori da almeno tre mesi ed accusare dolore in almeno 11 dei 18 punti che fanno male quando si esercita pressione di 4 kg. Il medico preme con il pollice oppure con l’indice; sempre per fini legati allo studio, si usano apparecchiature che esercitano una pressione ben definita per centimetro quadrato. I punti che risultano doloranti alla pressione vengono denominati,“tender points” e non vanno confusi con i trigger points del dolore miofasciale. Questi punti fanno male anche se non si preme. Se invece si esercita pressione su di essi, fa male un’altra parte del corpo. Questo fenomeno viene chiamato effetto a distanza, ossia“referred pain”, paragonabile all’effetto a distanza dei punti dell’agopuntura (Bauer, 2004). E’ importante notare che nel caso della fibromialgia sono interessati sia i tender points sia i trigger points (Baur, 2004; Arnold et al., 2010; Skrabek et al., 2008).
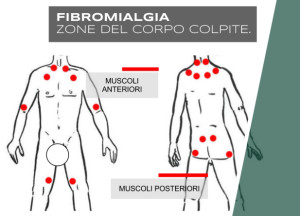 Tuttavia i criteri provvisori dell’ACR del 2010 hanno suggerito dei metodi alternativi per la diagnosi di FM, senza la necessità della positività ai tender point, ponendo l’accento su una lista di altri sintomi quali l’affaticabilità, il sonno non ristoratore e i sintomi cognitivi, così come anche cefalea, depressione e dolore addominale (Ceko et al., 2011).
Tuttavia i criteri provvisori dell’ACR del 2010 hanno suggerito dei metodi alternativi per la diagnosi di FM, senza la necessità della positività ai tender point, ponendo l’accento su una lista di altri sintomi quali l’affaticabilità, il sonno non ristoratore e i sintomi cognitivi, così come anche cefalea, depressione e dolore addominale (Ceko et al., 2011).
Diversi fattori sembrano coinvolti nel meccanismo fisiopatologico della FM: fattori genetici (predisposizione familiare), anomalie funzionali del sistema nervoso autonomo e neuroendocrino (alterazioni della processazione centrale del dolore) e fattori scatenanti ambientali (traumi meccanici/fisici e stress psicosociale) (McBeth et al., 2012; Haviland et al., 2010; Bradley et al., 2008).
Nell’ultimo decennio si è andata accumulando una serie di evidenze, provenienti da studi Neuroimaging , che indicano alterazioni anatomo – funzionali in aree cerebrali implicate nella percezione ed elaborazione del dolore (Schweinhardt P et al., 2008).
Il neuroimaging funzionale permette di visualizzare le modalità con cui il cervello processa l’esperienza dolorosa. I primi strumenti utilizzati nella FM sono stati la risonanza magnetica funzionale (fMRI), la tomografia ad emissione di singolo fotone (SPECT) e la tomografia ad emissione di positroni (PET); studi condotti attraverso l’utilizzo di questi strumenti hanno dimostrato l’alterazione della processazione del dolore nel sistema nervoso centrale nei pazienti FM, oltre a differenze funzionali, anatomiche e neurochimiche rispetto ai controlli sani (Arnold et al., 2011; Ceko et al.; 2011). I pazienti con FM risultano inoltre avere un’attività cerebrale più intensa in risposta a stimoli pressori e termici in numerose aree cerebrali, in particolar modo nelle strutture limbiche ed in regioni coinvolte nei processi sensoriali discriminativi, quali la corteccia somatosensoriale primaria e secondaria. Sebbene l’aumentata attivazione cerebrale indotta dal dolore, avvalori quanto riferito dal paziente, la correlazione tra l’aumento dell’attività cerebrale e la maggiore percezione del dolore non spiega come il segnale afferente venga amplificato (Ceko et al., 2011). Differenti condizioni dolorose sembrano essere associate con diversi pattern di alterazione della morfologia cerebrale e rimane a tutt’oggi ancora poco chiaro se il dolore prolungato possa causare cambiamenti cerebrali o se piuttosto una certa morfologia cerebrale predisponga all’amplificazione del dolore e/o alla cronicizzazione (Amato, 2011).
La convergenza e l’integrazione di tali dati ha portato ad ipotizzare che tale patologia sia piuttosto da annoverarsi tra le “sindromi da sensibilizzazione centrale”, accanto ad altre problematiche prive di un chiaro substrato organico a livello dei tessuti periferici quali colon irritabile, dismenorrea primaria, cefalea tensiva, sindrome da fatica cronica, sindrome delle gambe senza riposo, ecc. (Martellotti, 2011).
Nonostante ad oggi gli esatti meccanismi coinvolti nella patogenesi del dolore persistente non siano stati completamente chiariti, vi è un crescente riconoscimento del ruolo che lo squilibrio dei livelli di serotonina e noradrenalina gioca sulle vie inibitorie del dolore, contribuendo ad instaurarne la persistenza; nei pazienti con FM sono stati riscontrati livelli consistentemente più bassi di serotonina e/o riduzione del reuptake e minori livelli di triptofano nel plasma e nel liquido cerebrospinale (CSF) rispetto ai controlli (Arnold et al., 2006; Suzuki and Dickenson, 2005; Amato, 2011).
Si ritiene che la personalità di questi pazienti (“personalità fibromialgica”) sia caratterizzata da tratti di perfezionismo, ipercontrollo della rabbia, bassa autostima,tendenza all’ipocondria, deficit nella regolazione affettiva, strategie di coping passive, dipendenza nei rapporti interpersonali, tendenza al catastrofismo ed alla negazione dei nessi tra variabili psico-sociali e sintomi fisici (Martellotti, 2011). Molto più interessante risulta essere un approccio dimensionale o funzionale all’indagine sulla personalità di questi malati. I risultati delle ricerche di questo tipo evidenziano: la presenza di “alessitimia” e “rabbia repressa” (Sayar K et al., 2004);“scarso rapporto con la realtà”, freddezza emotiva nelle relazioni”, “repressione della rabbia” e “meccanismi di difesa immaturi” (Egle UT et al., 1989); “sociotropia” nel senso di Aaron T.Beck (preoccupazione e dipendenza all’approvazione altrui) (Nordhal HM et al.,2007); “alessitimia”, “precarie capacità di elaborazione emotiva”, disconoscimento dell’origine dei psicologica dei sintomi in favore di quella somatica”, “affettività negativa e scarsamente variabile” ( Brosschot JF et al., 2001), interpretazione catastrofizzante degli eventi vitali ed in particolar modo delle esperienze dolorose, alti livelli di ansietà, frequente attivazione del sistema della paura, intensa responsività agli stressor (Stisi, 2008).
Circa il 90% dei pazienti affetti da sindrome fibromialgica riferisce astenia (affaticamento) moderata o severa, ridotta resistenza alla fatica o una specie di stanchezza che ricorda quella normalmente riferita in corso di influenza o in mancanza di sonno.
La maggior parte dei pazienti affetti da sindrome fibromialgica riferisce disturbi del sonno; solitamente il paziente al risveglio si sente ancora affaticato come se non avesse dormito affatto. Sebbene il paziente fibromialgico possa addormentarsi senza grandi difficoltà, la fase profonda del sonno è spesso disturbata. Il sonno può essere leggero con continui risvegli notturni. Alcune volte si associano disturbi del sonno quali la sleep apnea o la “sindrome delle gambe senza riposo”. La ricerca ha evidenziato che l’interruzione della fase profonda del sonno può alterare importanti funzioni del corpo e la percezione del dolore. (Associazione Italiana Sindrome Fibromialgica, 2015).
Materiali, Metodo e Risultati.
Il campione totale è costituito da 10 pazienti (9 femmine e un maschio) affetti da Fibromialgia certificati dal medico specialista in reumatologia, afferenti al Servizio di medicina Generale “Medicina 2000” di Guastalla (RE), che hanno compilato il consenso informato alla partecipazione allo studio.
- Lo Stato Civile dei soggetti è : 1 vedova, 4 Convivente/coniugato, 2 singoli, 3 separato/divorziato.
- Titolo di Studio: 4 Qualifica Professionale/ Scuola Media inferiore; 6 Diploma Superiore.
- Impiego: 3 impegati; 2 pensionati; 1 badante; 1 operatrice sociale; 3 operaie.
- Familiarità per Fibromialgia: 2 soggetti.
- Familiarità per Disturbi Psichiatrici: 2 soggetti.
- Utilizzo Psicofarmaci: 5 soggetti, di cui 3 utilizzano SSRI, 1 triciclici, 1 benzodiazepine in associazione con SSRI.
La valutazione è avvenuta tramite la somministrazione dei seguenti questionari:
- Test Millon Clinical Multiaxial Inventory – III (Millon, T.; Millon, C.; Davis, R.; Grossman, S. (2006).
- Snaith-Hamilton Pleasure Scale — SHAPS (Snaith et al., 1995)
- Toronto Alexithymia Scale (Bagby, R. M., Parker, J. D. A., Taylor, G. J. (1994).
Nel test Millon-III sono emersi:
- Stili di personalità: 3 Evitante, 3 Aggressivo passivo, 1 Borderline, 1 Narcisista, 2 Schizoide.
- Sindromi cliniche: 3 Disturbo Somatoforme; 3 Depressione Maggiore; 4 Disturbi d’Ansia.
Nel test SHAPS è risultato presente un solo soggetto con anedonia.
Net test TAS sono risultati 3 soggetti con Alessitimia.
Nel presente lavoro sono stati presi in considerazione gli eventi stressanti di vita, presenza di disturbi psichiatrici, eventuali disturbi del sonno, la descrizione del dolore ed eventuali sintomi collaterali.
- Eventi stressanti (ogni soggetto poteva barrare più opzioni): 1 gestione costruzione casa; 2 stress sul lavoro; 1 licenziamento; 1 gestione figlio piccolo; 2 figli che lasciano la casa dei genitori; 1 nuova persona in casa; 3 difficoltà finanziarie; 3 menopausa; 1 carcerazione, 1 aborto; 2 malattie figli; 1 infedeltà del coniuge; 1 separazione; 1 separazione del figlio; 1 malattia personale non grave; 1 malattia personale grave (carcinoma).
- Disturbi psichiatrici: 5 soggetti riportano di o soffrire o avere sofferto di disturbi psichiatrici e di assumere o di averlo fatto in passato, psicofarmaci. $ soggetti riportano di soffrire o di avere sofferto di depressione e un soggetto di avere sofferto di disturbi d’ansia.
- Disturbi del sonno : 7 soggetti riferiscono disturbi del sonno. I disturbi riferiti sono (possibilità di più di una scelta): 5 sonno non continuo disturbato da continui risvegli; 5 risvegli/mattutino precoce; 3 difficoltà ad addormentarsi; 2 gamba irrequieta/movimenti periodici dell’arto; 1 agitazione durante la notte.
- Descrizione del dolore (possibilità di più di una scelta): 4 stancante; 3 spossante; 3 dà indolenzimento; 2 pulsante; 2 intenso; 1 sensibile al tocco; 1 nauseante; 1 battente; 1 “è come un crampo”; 1 dà formicolio; 1 dà indolenzimento.
- Sintomi collaterali: 9 soggetti presentano sintomi collaterali. I disturbi riferiti sono (possibilità di più di una scelta): 4 sonnolenza; 4 nausea; 3 stipsi; 2 vertigini; 2 diarrea; 2 mal di testa.
Discussione e Conclusioni
I risultati emersi dalla presente ricerca sono in linea con quanto riportato dalla letteratura. Il campione è prevalentemente formato da soggetti di sesso femminile (9:1), 3 soggetti su 10 risultano alessitimici, Gli stili di personalità manifestano in maggioranza tratti evitanti-passivo/aggressivo. Solo un soggetto risulta essere anedonico.
Tutti i soggetti in esame riferiscono di essere stati o di essere tuttora sottoposti ad eventi stressanti e l’evento stressante più frequente è “difficoltà finanziarie”.
5 soggetti riportano di o soffrire o avere sofferto di disturbi psichiatrici (4 soggetti depressione e un soggetto disturbi d’ansia) e di assumere o di averlo fatto in passato, psicofarmaci. (3SSRI, 1 triciclici, 1 benzodiazepine in associazione con SSRI).
La maggior parte dei soggetti riferisce disturbi del sonno (7:10) e i disturbi più frequenti sono: sonno non continuo disturbato da continui risvegli e risvegli mattutini precoci.
Il dolore viene descritto prevalentemente come stancante e spossante e quasi tutti i soggetti in esame riferiscono di soffrire di sintomi collaterali quali sonnolenza, nausea, stipsi, vertigini, diarrea e mal di testa.
Solo 2 soggetti riportano familiarità per la fibromialgia e solo 2 soggetti riportano familiarità per disturbi psichiatrici.
I dati, anche se esigui, confermano il coinvolgimento di eventi stressanti, di disturbi del sonno e di fattori psicologici nel modulare l’esperienza del dolore prodotto da fibromialgia. Ciò suggerisce la necessità di una valutazione multidimensionale e trattamenti multidisciplinari nella gestione delle condizioni di sindrome fibromialgica.
Bibliografia
- Amato, C.(2011): Disturbo Depressivo Maggiore in comorbidità con la Sindrome Fibromialgica: aspetti clinici e terapeutici. Università degli Studi di Trieste (Sede Amministrativa del Dottorato di Ricerca) – Università degli Studi di Catania (Sede Convenzionata). Dottorato di Ricerca in Psichiatria di consultazione e comorbilità psichiatrica (2010/2011)
- Associazione Italiana Sindrome Fibromialgica, (2015): “Cosa è la Fibromialgia”. AISF Onlus
- Bauer, J.A.(2009): Fibromialgia. Fibromialgia-info.
- Bagby, R. M., Parker, J. D. A., Taylor, G. J. (1994a), “The Twenty-Item Toronto Alexithymia Scale – I. Item selection and cross-validation of the factor structure”, Journal of Psychosomatic Research, 38, pp. 23-32.
- Bonini S., Continanza M., Rigacci C., Turano M.T., Puliti E.M., Finocchietti A. (2014) : Costrutti Cognitivi dell’Ansia e Sindrome Fibromialgica. In Psicoterapia Cognitiva e Comportamentale, Volume 20 N°2. Trento: Edizioni Centro Studi Erickson S.P.A.
- “Eventi Psicosociali Stressanti”. Genova. Psychiatry Online Italia (2015)
- Martellotti S., (2011): “ Fibromialgia: Percorsi di Sviluppo e Personalità”. Roma: Mente e Cura n°2/2011
- Miscali V., Duse G., Zanus L. (2014): Caratteristiche psicologiche della sindrome fibromialgica: un’indagine esplorativa. In Psicoterapia Cognitiva e Comportamentale, Volume 20 N°3. Trento: Edizioni Centro Studi Erickson S.P.A.
- Millon, T.; Millon, C.; Davis, R.; Grossman, S. (2006).: Test Millon Clinical Multiaxial Inventory – III.
- Minneapolis, MN: Pearson Education, Inc
- Revello M.P., Monasterolo S., Schieroni M.P., Albert U., Maina G., Modena V., Bogetto F. (2009): “ La sindrome fibromialgica: eventi di vita correlati all’esordio e comorbidità di Asse I”. Giorn Ital Psicopat 2009;15:367-374.
- ww.sindromefibromialgica.it/…/08-Laura-Bazzichi-VIII-Conresso-AIS
- R P Snaith, M Hamilton, S Morley, A Humayan, D Hargreaves and P Trigwell (1995): Snaith-Hamilton Pleasure Scale — SHAPS . BJP1995, 167:99-103.
- Stisi S. (2008): “ Meccanismi Eziopatogenetici della Sindrome Fibromialgica”. Milano: Associazione Italiana Sindrome Fibromialgica.